
Manejo de Cuidado

Resumen de incentivos basados en la atención (CBI)
El programa CBI de la Alianza para la Salud de California Central está compuesto por un conjunto de medidas para fomentar los servicios de salud preventivos y conectar a los miembros de Medi-Cal con sus proveedores de atención primaria (PCP).
El programa CBI consiste en incentivos para proveedores que se pagan a los centros de proveedores contratados que reúnen los requisitos, incluidos los de medicina familiar, pediatría y medicina interna. Los incentivos para proveedores se dividen en:
- Programático medidas que se pagan anualmente en función de la tasa de rendimiento en cada medida.
- Medidas de pago por servicio (FFS) que se pagan trimestralmente cuando se realiza un servicio específico o se logra una medida.
Este resumen de incentivos ofrece una descripción general del programa CBI. Para obtener más información sobre los pagos de incentivos a los proveedores, consulte Parámetros de referencia de las medidas programáticas del CBI y del Manual de proveedores de la Alianza.
Para obtener información adicional sobre el Programa CBI, consulte el año del programa 2024 y 2025 Especificaciones técnicas del CBI. Para preguntas generales, comuníquese con su Representante de Relaciones con Proveedores o llame a Relaciones con Proveedores al 800-700-3874, ext. 5504.
Nuevas medidas programáticas
La Controlar la presión arterial alta La medida pasó de ser exploratoria a programática y mide a miembros de 18 a 85 años de edad que tenían un diagnóstico de hipertensión (HTA) y cuya presión arterial (PA) estaba adecuadamente controlada (<140/90 mm Hg) durante el año de medición.
La lectura de la presión arterial debe ocurrir en o después de la fecha del segundo diagnóstico de hipertensión.
Medir cambios
- La Aplicación de barniz dental de fluoruro La medida ahora requiere al menos dos aplicaciones tópicas de flúor antes del final del año del programa CBI y las prácticas dentales ubicadas conjuntamente en Centros de Salud Calificados Federalmente (FQHCs) ahora pueden enviar datos dentales a través de la Herramienta de Envío de Datos.
- La Detección de cáncer de mama La medida ahora incluye a las personas de 40 a 74 años a quienes se les recomendó una prueba de detección de cáncer de mama de rutina y se realizaron una mamografía para detectar esta enfermedad. La medida también incluye códigos de afirmación de género que pueden enviarse a través de la Herramienta de Envío de Datos.
- La Visitas de bienestar para niños y adolescentes, visitas de bienestar infantil en los primeros 15 meses y visitas de bienestar infantil de 15 a 30 meses de vida Las medidas eliminaron las visitas de telesalud de cada uno de los numeradores de las medidas.
- La Vacunas: Adolescentes La medida ahora incluye la vacuna meningocócica pentavalente para el cumplimiento del numerador y la edad para la MCV ahora comienza a los 10 años de edad.
- La Determinantes sociales de la salud (SDOH) Envío del código Z ICD-10
La medida de pago por servicio ahora acepta todos los códigos Z ICD-10 de DHCS SDOH (todas las cartas del plan 21-009) y los proveedores ahora califican para un pago de $100 por miembro, por identificación fiscal federal del proveedor, por código de diagnóstico ICD-10, con un límite de $7,500 por identificación fiscal dentro del año del programa CBI.
Cambios en la codificación
- La Detección de cáncer de cuello uterino La medida ahora incluye la prueba de VPH realizada por el paciente (87626) y elimina el código Q0091 para la toma de Papanicolaou en el consultorio. Se agregan los códigos LOINC para el sexo asignado al nacer (código LOINC 76689-9), lo que puede excluir a los miembros de la medida si el sexo asignado al nacer (código LOINC 76689-9) se presenta con el sexo masculino (código LOINC LA2-8).
- La Prueba de detección de clamidia medida (anteriormente Detección de clamidia en mujeres) acepta códigos LOINC para el sexo asignado al nacer, lo que puede excluir a los miembros de la medida si el sexo asignado al nacer (código LOINC 76689-9) se envía con masculino (código LOINC LA2-8) o incluir a los miembros si el sexo asignado al nacer (código LOINC 76689-9) se envía con femenino (LA-3).
- La Detección de cáncer de mama La medida agregó códigos LOINC para el sexo asignado al nacer (código LOINC 76689-9), que pueden incluir miembros si el sexo asignado al nacer (código LOINC 76689-9) se envía con femenino (código LOINC LA3-6).
Nuevas medidas programáticas
Las siguientes medidas pasaron de ser exploratorias a ser programáticas:
- Detección de clamidia en mujeres.
- Detección de cáncer colorrectal.
- Visitas de control para niños sanos entre los 15 y 30 meses de vida.
Cambios de medida
El nivel de HbA1c diabético con control deficiente >9% se modificó a un nivel de HbA1c diabético con control deficiente >9%. La medida se modificó para revisar el estado glucémico más reciente obtenido a través de la prueba de hemoglobina A1c [HbA1c] o del indicador de control de glucosa [GMI].
Cuidados posteriores al alta
Esta medida se actualizó a:
- Aceptar atención de seguimiento por parte de especialistas.
- Excluir a los miembros que fueron admitidos en un centro de enfermería especializada (SNF) el mismo día del alta.
Visitas de emergencia evitables
Esta medida se actualizó para eliminar las visitas de atención de urgencia.
Cambios en la asignación de puntos
Los puntos totales permitidos para las medidas de Calidad de Atención cambiaron de 38 puntos a 53 puntos.
Medidas retiradas
- Equidad en salud: Visita de control de salud para niños y adolescentes.
- Medida de mejora del rendimiento.
| Medidas de coordinación de la atención - Medidas de acceso | ||||
|---|---|---|---|---|
| Medida | Definición resumida | Elegibilidad de miembro | “Resources” (Recursos) | Puntos posibles: 21,5 |
| Detección de experiencias adversas en la infancia (ACE) en niños y adolescentes | El porcentaje de miembros de uno a 20 años de edad que son evaluados anualmente para detectar Experiencias Adversas en la Infancia (ACE) mediante una herramienta de evaluación estandarizada. | ≥5 miembros vinculados elegibles |
Hoja de consejos sobre experiencias infantiles adversas (ACE) en niños y adolescentes Códigos HCPCS de detección ACE: |
3 |
| Aplicación de barniz de flúor dental** | El porcentaje de miembros de seis meses a cinco años de edad (hasta antes de cumplir seis años) que recibieron al menos dos aplicaciones tópicas de flúor por parte del personal del consultorio del médico de cabecera y/o consultorios dentales ubicados en centros de salud calificados a nivel federal (FQHC) durante el año de medición. | ≥5 miembros vinculados elegibles |
Aplicación de la hoja de consejos para barniz de fluoruro dental Códigos de aplicación de flúor: |
2 |
| Evaluación del desarrollo en los primeros tres años | El porcentaje de miembros de uno a tres años de edad evaluados para detectar el riesgo de retrasos en el desarrollo, el comportamiento y lo social mediante una herramienta de evaluación estandarizada en los 12 meses anteriores o en su primer, segundo o tercer cumpleaños. |
≥5 miembros vinculados elegibles |
Hoja de consejos para la evaluación del desarrollo en los primeros tres años Código CPT de evaluación del desarrollo: 96110 |
2 |
| Cita de salud inicial | Nuevos miembros que reciben una cita médica inicial integral (IHA) dentro de los 120 días posteriores a la inscripción en la Alianza. | ≥5 elegibles Miembros vinculados inscritos continuamente dentro de los 120 días posteriores a la inscripción (cuatro meses) |
Carta de política de MMCD del DHCS 22-030 Para obtener una lista completa de códigos, consulte la Hoja de consejos para la cita inicial de salud. |
4 |
| Cuidados posteriores al alta | Miembros que reciben una visita posterior al alta dentro de los 14 días posteriores al alta de una internación en el hospital por parte de un proveedor de atención primaria (PCP) o un especialista vinculado. Esta medida se aplica únicamente a las altas hospitalarias por problemas agudos. Las visitas a la sala de emergencias no califican. | ≥5 miembros vinculados elegibles |
Hoja de consejos para el cuidado posterior al alta Códigos CPT posteriores al alta: 99202-99215, 99241-99245, 99341-99350, 99381-99385, 99391-99395, 99429 |
10.5 |
| Medidas de coordinación de la atención: medidas hospitalarias y ambulatorias | ||||
| Medida | Definición resumida | Elegibilidad de miembro | “Resources” (Recursos) | Puntos posibles: 25,5 |
| Admisiones sensibles de atención ambulatoria |
Tasa de ingresos sensibles a la atención ambulatoria por cada 1000 miembros elegibles al año. La lista de afecciones se basa en las especificaciones de la AHRQ identificadas por el plan. Nota: Esta es una medida inversa: una tasa más baja de admisiones califica para más puntos CBI. |
≥100 miembros vinculados elegibles |
Hoja de consejos sobre admisiones sensibles para atención ambulatoria Para obtener una lista completa de códigos, consulte la Especificaciones técnicas del CBI |
7 |
| Planificar la readmisión por todas las causas |
El número de miembros de 18 años de edad y mayores con estancias hospitalarias y de observación agudas durante el año de medición que fueron seguidas por una readmisión aguda no planificada por cualquier diagnóstico dentro de los 30 días. Nota: Esta es una medida inversa: una tasa más baja de readmisiones califica para más puntos CBI. |
≥100 miembros vinculados elegibles |
Hoja de consejos para planificar la readmisión por todas las causas Para obtener una lista completa de códigos, consulte la Especificaciones técnicas del CBI |
10.5 |
| Visitas de emergencia evitables |
La tasa de visitas prevenibles al departamento de emergencias por cada 1000 miembros elegibles por año. Nota: Esta es una medida inversa: una tasa más baja de visitas prevenibles al departamento de emergencias califica para obtener más puntos CBI. |
≥100 miembros vinculados elegibles |
Hoja de consejos sobre visitas de emergencia evitables Hoja de consejos para el diagnóstico de visitas de emergencia prevenibles |
8 |
| Medidas de calidad de la atención | ||||
| Medida | Definición resumida | Elegibilidad de miembro | “Resources” (Recursos) | Puntos posibles: 53 |
| Detección de cáncer de mama** | El porcentaje de miembros de 40 a 74 años de edad a quienes se les recomendó un examen de detección de cáncer de mama de rutina y se realizaron una mamografía para detectar cáncer de mama el 1 de octubre o dos años antes del período de medición y el final del período de medición. | ≥30 miembros vinculados elegibles |
Hoja de consejos para la detección del cáncer de mama Códigos CPT de detección de cáncer de mama: Para obtener una lista completa de códigos, consulte la Especificaciones técnicas del CBI |
Varía |
| Detección de cáncer de cuello uterino |
El porcentaje de miembros de 21 a 64 años
Nota: Al realizar una prueba de VPHar o una prueba conjunta de cáncer de cuello uterino, los miembros deben tener entre 30 y 64 años de edad o más en la fecha de la prueba. |
≥30 miembros vinculados elegibles |
Hoja de consejos para la detección del cáncer de cuello uterino Códigos CPT de citología cervical: 88141-88143, 88147-88150, 88152-88153, 88164-88167, 88174-88175 Códigos CPT de hrHPV: 87624-87626 Para excluir miembros de la medida: Sexo asignado al nacer (solo envío DST): Sexo asignado al nacer (código LOINC 76689-9) de masculino (código LOINC LA2-8) Para obtener una lista completa de códigos, consulte la Especificaciones técnicas del CBI |
Varía |
| Visitas de bienestar para niños y adolescentes (de tres a 21 años)** | El porcentaje de miembros de tres a 21 años de edad que hayan tenido al menos una visita de bienestar integral con un médico de cabecera o un obstetra/ginecólogo durante el año de medición. |
≥30 miembros vinculados elegibles |
Hoja de consejos para las visitas de bienestar de niños y adolescentes Códigos de visita de bienestar: |
Varía |
| Prueba de detección de clamidia** | Porcentaje de miembros de 16 a 24 años de edad a quienes se les recomendó un examen de detección de clamidia de rutina, se identificaron como sexualmente activos y se realizaron al menos un examen de clamidia durante el año de medición. | ≥30 miembros vinculados elegibles |
Hoja de consejos para la detección de clamidia Códigos CPT de detección de clamidia: Sexo asignado al nacer Códigos LOINC (solo envío DST): Sexo asignado al nacer (76689-9) de varón (LA2-8) |
Varía |
| Detección de cáncer colorrectal* |
El porcentaje de miembros de 45 a 75 años que se sometieron a pruebas de detección de cáncer colorrectal. Para miembros de 46 a 75 años, utilice cualquier de los siguientes criterios:
|
≥30 miembros vinculados elegibles |
Hoja de consejos para la detección del cáncer colorrectal Códigos CPT de prueba de sangre oculta en heces: 82270, 82274 Códigos CPT de sigmoidoscopia flexible: 45330-45335, 45337, 45338, 45340-45342, 45346, 45347, 45349, 45350 Códigos CPT de colonoscopia: 44388-44394, 44401-44408, 45378-45382, 45384-45386, 45388-45393, 45398 Códigos CPT de colonografía por TC: 74261-74263 ADN en heces (sDNA) con código FIT CPT: 81528 |
Varía |
| Control de la presión arterial alta* |
Porcentaje de miembros de 18 a 85 años de edad que tenían un diagnóstico de hipertensión (HTA) y cuya presión arterial (PA) estaba adecuadamente controlada (<140/90 mm Hg) durante el año de medición. La lectura de la PA debe realizarse en o después de la fecha del segundo diagnóstico de HTA. |
≥30 miembros vinculados elegibles |
Hoja de consejos para controlar la presión arterial alta Control de códigos de presión arterial alta: |
|
| Detección de depresión para adolescentes y adultos | El porcentaje de miembros de 12 años de edad o más que se someten a pruebas de detección de depresión clínica mediante una herramienta estandarizada apropiada para la edad, realizada entre el 1 de enero y el 1 de diciembre del período de medición. | ≥30 miembros vinculados elegibles |
Hoja de consejos sobre detección de depresión para adolescentes y adultos Códigos LOINC de la herramienta de detección de depresión (solo envío DST; debe incluir el resultado): Pediátrico: 89205-9, 89204-2 Adulto: 89209-1, 89205-5, 90853-3, 48545-8, 48544-1, 90221-3, 71777-7 Pediátrico y adultos: 89208-3, 55758-7, 44261-6, 71965-8, 99046-5 |
Varía |
| Control deficiente de la diabetes >9% |
Porcentaje de miembros de 18 a 75 años de edad con diabetes (tipo 1 y tipo 2) cuya evaluación glucémica más reciente (hemoglobina A1c [HbA1c] o indicador de control de glucosa [GMI]) fue >9% en el año de medición. El objetivo de la medida es que los miembros no cumplan al tener una HbA1c o GMI igual o menor a 9% y estén en buen control. (una tasa más baja indica un mejor rendimiento). Los miembros sin análisis de laboratorio o sin valor de laboratorio enviado, un reclamo sin un valor de HbA1c o un valor de HbA1c >9% se consideran compatibles con esta medida. |
≥30 miembros vinculados elegibles |
Control deficiente de HbA1c para diabéticos > Hoja de consejos 9% Códigos CPT: 83036, 83037 (código de beneficio no Medi-Cal) Códigos LOINC: 17855-8, 17856-6, 4548-4, 4549-2, 96595-4, 97506-0 Códigos de resultado CPT II (Laboratorios de punto de servicio): 3044F, 3046F, 3051F, 3052F |
Varía |
| Vacunas: Adolescentes** | El porcentaje de adolescentes de 13 años de edad que recibieron una dosis de la vacuna meningocócica, una dosis de la vacuna contra el tétanos, la difteria y la tos ferina acelular (Tdap) y completaron la serie de vacunas contra el virus del papiloma humano (VPH) antes de cumplir 13 años. | ≥30 elegibles miembros vinculados |
Vacunas: Hoja de consejos para adolescentes Códigos CPT de inmunización: |
Varía |
| Vacunas: Niños (Combinación 10) |
El porcentaje de niños que recibieron todas de las siguientes 10 vacunas antes de su segundo cumpleaños:
|
≥30 miembros vinculados elegibles |
Vacunas: Niños (Combo 10) Hoja de consejos Para obtener una lista completa de códigos, consulte la Especificaciones técnicas del CBI |
Varía |
| Detección de plomo en niños | El porcentaje de niños de dos años de edad que se habían sometido a uno o más análisis de sangre capilar o venosa para detectar plomo envenenamiento por plomo antes de su segundo cumpleaños. | ≥30 miembros vinculados elegibles |
Hoja de consejos sobre la detección de plomo en niños Código CPT de detección de plomo: 83655 Para obtener una lista completa de códigos, consulte la Especificaciones técnicas de CBI. |
Varía |
| Visitas de control del niño sano en los primeros 15 meses** | El porcentaje de miembros de 15 meses de edad que tuvieron seis o más visitas de control con un médico de atención primaria durante los primeros 15 meses de vida. | ≥30 miembros vinculados elegibles |
Visitas de control infantil durante los primeros 15 meses Hoja de consejos Códigos de visita de niño sano: |
Varía |
| Visitas de control del niño sano de 15 a 30 meses de vida | El porcentaje de miembros de 30 meses de edad que tuvieron dos o más visitas de control con un médico de atención primaria entre el cumpleaños número 15 del niño más un día y el cumpleaños número 30 meses. | ≥30 miembros vinculados elegibles |
Hoja de consejos para visitas de control del niño sano de 15 a 30 meses de vida Códigos de visita de niño sano: |
Varía |
* Nueva medida para 2026 ** Cambio de medida para 2026
| Medidas de gestión de la práctica | ||
|---|---|---|
| Medida | Definición resumida | “Resources” (Recursos) |
| Capacitación y certificación de experiencias adversas en la infancia (ACE) | El plan paga a los proveedores, incluidos los de nivel medio, por completar la capacitación y certificación de ACE del DHCS. El plan paga $200 a cada grupo en el que trabaja el proveedor. |
$200 pago único después de recibir la notificación estatal de finalización de la capacitación y certificación. Los pagos no se repiten anualmente ni trimestralmente. |
| Integración de la salud conductual | El plan paga un pago único de $1,000 a los proveedores por lograr la distinción NCQA en integración de salud conductual. Los pagos se realizan una sola vez después de que la Alianza recibe la distinción. |
$1,000 pago único por lograr la distinción NCQA en integración de salud conductual. Los pagos no se repiten anualmente ni trimestralmente. |
| Capacitación y certificación de evaluación de la salud cognitiva | El plan paga a los proveedores, incluidos los de nivel medio, por completar la capacitación y certificación de la evaluación de salud cognitiva del DHCS. El plan paga a cada grupo $200 bajo el cual ejerce el proveedor. |
$200 pago único después de recibir la notificación estatal de finalización de la capacitación y certificación. Los pagos no se repiten anualmente ni trimestralmente. |
| Capacitación sobre precisión e integridad del diagnóstico | El plan paga a los proveedores por completar la capacitación sobre integridad y precisión de diagnóstico de CMS. |
$200 pago único después de recibir la notificación de certificación de finalización de la capacitación. Los pagos no se repiten anualmente ni trimestralmente. |
| Proyectos de mejora del desempeño de la calidad | El plan paga a los proveedores $1,000 por cada consultorio que complete un Proyecto de Mejora del Desempeño de Calidad ofrecido por la Alianza. Solo los consultorios con métricas por debajo del nivel mínimo de desempeño, medido en el percentil 50 para el pago programático del año 2025, son elegibles para recibir el pago por la finalización de los Proyectos de Mejora del Desempeño de Calidad. |
Pago único de $1.000 después de la notificación de finalización del proyecto. Los pagos no se repiten anualmente ni trimestralmente. |
| Reconocimiento del Hogar Médico Centrado en el Paciente (PCMH) | El plan paga un pago único de $2,500 a los proveedores por lograr el reconocimiento de NCQA o la certificación de The Joint Commission (TJC). La Alianza debe recibir una copia del reconocimiento/certificación. |
$2,500 pago único. Los pagos no se realizan anualmente ni trimestralmente. Para los proveedores que envían su solicitud inicial para el reconocimiento NCQA PCMH, utilice el código de descuento de Alliance CCAAHA a guardar 20% en su tarifa de solicitud inicial. |
| Presentación del código Z de la CIE-10 de los determinantes sociales de la salud (SDOH)** | El plan paga a los PCP que envían reclamos utilizando los códigos Z ICD-10 del SDOH del DHCS (Carta de Plan 21-009). Los proveedores califican para un pago de $100 por miembro, por identificación fiscal federal (EIN) del proveedor, por código de diagnóstico ICD-10 para presentaciones de reclamos con un código de diagnóstico DHCS SDOH Z, sin exceder $7,500 por identificación fiscal dentro del plazo del CBI. |
$100 por miembro, por identificación fiscal federal (EIN) del proveedor, por código de diagnóstico ICD-10 para presentaciones de reclamos con un código de diagnóstico DHCS SDOH Z, sin exceder $7,500 por identificación fiscal dentro del plazo del CBI. Hoja informativa sobre los determinantes sociales de la salud |
* Nueva medida para 2026 ** Cambio de medida para 2026
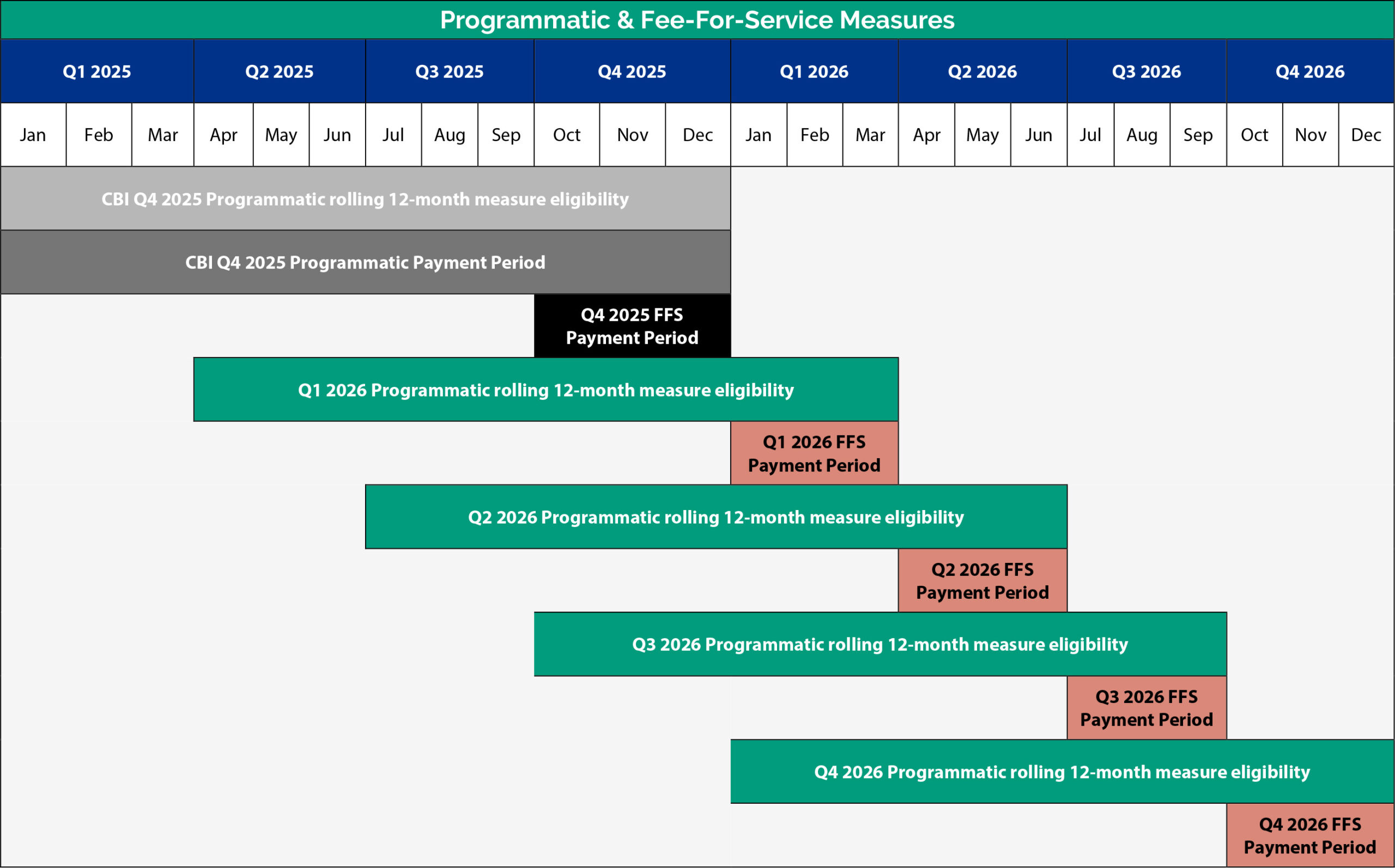
Nota: El incentivo de la IHA tiene un período de medición de 15 meses para adaptarse a los 120 días posteriores a la fecha de inscripción. Ver Especificaciones técnicas del CBI para informacion adicional.
¿Tiene preguntas?
Comuníquese con su Representante de Relaciones con Proveedores o llame a Servicios para Proveedores al 800-700-3874, ext. 5504
Comuníquese con nosotros | Gratis: 800-700-3874
Recursos Para Miembros

© 2026 Alianza para la Salud del Centro de California | Comentarios del sitio web

